Российские ученые экспериментальным путем выявили, что дисбаланс микроэлементов в организме женщин может стать причиной бесплодия. При этом речь идет о дисбалансе между уровнем жизненно важных микроэлементов и наличием токсичных микроэлементов. Это явление называется элементным статусом, и его можно определить методами лабораторно-клинической диагностики в условия медицинского центра «Сенситив» в Ейске.
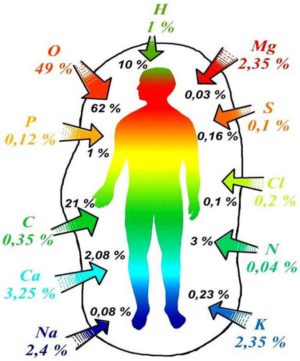
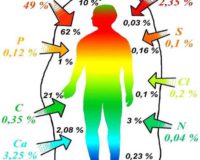
Элементный состав статус организма человека определяется научно разработанным методом атомно-абсорбционной спектрофотометрии. Оцениваются биоматериалы человека, и химические элементы, которые в нем находятся. Причем, этот метод позволяет выявить элементы, даже если они находятся в очень низкой концентрации в организме. Еще один сложный метод — с помощью атомной эмиссионной спектрометрии с индуктивно-связанной плазмой и масс-спектрометрии. В обоих методах для исследования используются волосы, ногти, кровь, моча, слизь и др. Благодаря этим методам удается определить содержание десятков химических элементов, оценить степень их взаимодействия и взаимного влияния, и выявить, в чем именно есть недостаток.
Связь микроэлементного баланса с зачатием
Для того чтобы женщина могла успешно зачать ребенка и нормально вынашивать его, нужно, чтобы в организме женщины концентрация жизненно-необходимых микроэлементов была в норме. Эти микроэлементы так же называются эссенциальными. Медики из РУДН регулярно проводят исследования на эту тему, и ранее уже была обнаружена связь между уровнем микроэлементов в организме, и способностью женщины зачать. Эта тема подробно раскрыта в работе, выполненной под руководством профессора Ю. Ковас и проф. Скального А. В. Сейчас эта работа продолжилась, и исследователи провели исследования среди женщин, которые зачали естественным путем и с помощью экстракорпорального оплодотворения (ЭКО). Помимо этого были проведены дополнительно и обследования детей, которые родились у этих женщин.
Исследователи использовали биологический материал для анализа: образцы волос 50 женщин, у которых беременность наступила с помощью ЭКО, а также 158 образцов волос женщин, зачавших естественных путем. В другой группе исследовались образцы волос детей, которые родились у женщин из обеих групп. Волосы в качестве биологического материала использовались по той причине, что содержание микроэлементов в волосах более или менее постоянно, и сохраняются они в волосах долгое время.
По результатам исследований оказалось, что высокий уровень уровни мышьяка, лития, натрия, ртути, калия наблюдается у тех женщин, которым в свое время пришлось прибегнуть к ЭКО. То есть, женщины, страдающие бесплодием, не способные к самостоятельному зачатию, имели в своем организме эти токсичные вещества, и при этом в их организме был выраженные дефицит хрома, железа, магния, стронция и алюминия. Еще одна деталь — содержание молибдена и ртути в их организме было повышено.
Исследования биологических материалов у детей проводилось, когда малышам исполнялось 9 месяцев, так как именно в этом возрасте появляется достаточное количество волос для анализа. Это позволило так же параллельно дать оценку тому, как на баланс микроэлементов в организме малыша влияет грудное вскармливание.
Грудное вскармливание по сути является единственным обусловливающим источником для формирования элементного статуса ребенка, поэтому он напрямую зависит от элементного статуса мамы. Когда организм ребенка растет, он особо восприимчив к дефициту эссенциальных элементов, но также имеется и острая восприимчивость к избытку токсичных микроэлементов. Дисбаланс может вызвать проблемы с развитие у ребенка.
По результатам исследований ученым удалось выяснить, что коррекция элементного статуса у женщин позволяет избежать такой процедуры, как ЭКО, и зачать женщине естественным путем. Анализ микроэлементов в волосах женщины позволяет установить, имеется ли избыток токсичных элементов, в первую очередь — мышьяка, и дефицит эссенциальных — железа, селена, цинка. Этот анализ можно проводить как для оценки риска бесплодия, так и для выявления уже диагностированного бесплодия. В обоих случаях может быть достаточно простого восстановления баланса микроэлементов, выведение токсинов, и таким образом восстановление естественных биологических функций организма женщины.