В ЛКК “Сенситив” в Ейске можно пройти обследование в Ейске при повышенном внутричерепном давлении.
Человеческий череп — это сосуд, в котором помимо человеческого мозга присутствует спинномозговая жидкость (ликвор) и кровь.
Функция ликвора заключается в защите мозга от механических повреждений, поддержании постоянного внутричерпного давления и водно-электролитного баланса.
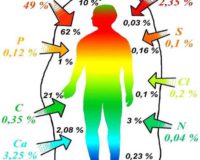
В процентном соотношении содержимое черепной коробки можно распределить так:
- 85% — сам мозг.
- 8% — кровь.
- 7% — ликвор.
Правильное соотношение всех составляющих поддерживает внутричерепное давление в норме у взрослого 8-15 мм ртутного столба в вертикальном положении.
Причины повышенного ВЧД
Чаще всего встречается изменение ВЧД в сторону увеличения. Причинами этого состояния могут стать различные факторы.
- Отёк мозга.
- Гидроцефалия — увеличение количества спинномозговой жидкости.
- Опухоли мозга, увеличивающие его объем.
- Инсульт (кровоизлияние в мозг).
- Травматические повреждения.
- Общая интоксикация организма, приводящая к расширению сосудов, в том числе и в мозге.
- Воспаления в мозговых оболочках (энцефалит, менингит и др).
- Врожденные патологии, аномалии развития.
Симптомы повышенного ВЧД
В зависимости от причин и возраста пациента симптомы повышенного внутричерепного давления могут различаться. Общая картина выглядит так:
- Пациент просыпается с головной болью, либо она появляется сразу после подъема. К вечеру интенсивность боли повышается. Характер боли можно описать как распирание изнутри. Локализация боли может находиться в любой части головы.
- Присоединяется головокружение и слабость, сонливость.
- Снижаются способности к решению высокоинтеллектуальных задач, концентрации, снижение внимания, нарушения речи.
- Появляется тошнота, иногда рвота.
- Артериальное давление может опускаться до критических отметок, либо наоборот повышаться.
- Пульс замедляется.
- Появляется повышенная потливость.
- Могут возникать нарушения зрения.
- У младенцев симптомом повышенного ВЧД служит выбухание родничка,увеличение размеров черепа.
Диагностика ВЧД
Для измерения показателей внутричерепного давления используют инвазивные методы, требующие трепанации черепа и использования сложной медицинской аппаратуры. Эти методы рискованны и применяются в крайних случаях в условиях неврологического стационара.
Большую популярность имеют косвенные методы, такие как:
- ультразвуковое исследование сосудов головного мозга.
- Транскраниальная допплерография — замер кровотока в сосудах..
- Осмотр глазного дна с применением капель для расширения зрачка. При повышенном давлении расширяются сосуды внутри глаза, изменяется цвет и контуры зрительного нерва.
- Осмотр барабанной перепонки.
- Пункция спинномозговой жидкости. Врачи изучают состав ликвора и замеряют скорость его истечения.
- Реоэнцефалография — измерение интенсивности кровообращения в сосудах спинного и головного мозга при помощи слабого разряда электрического тока.
Лечение повышенного ВЧД
Повышение показателей внутричерепного давления — это всегда симптом какого-то заболевания. Для успешного лечения необходимо выяснить причину и устранить её. Лечение может включать хирургическое вмешательство для удаления опухоли, гематомы, устранения кровотечения или снижения уровня спинномозговой жидкости при помощи шунтирования. Это серьёзные хирургические операции и проводятся они только в специализированных лечебных заведениях высококвалифицированными нейрохирургами.
В процессе лечения назначаются мочегонные и гормональные препараты, нейропротекторы и прочее. Важно соблюдать режим питания, уменьшение количества соли и сахара. Иногда назначается физиотерапия, массаж.
При отсутствии лечения постоянное повышенное внутричерепное давление может привести к серьёзным последствиям для здоровья:
- эпилепсии,
- нарушении зрения,
- атаксии и расстройствам двигательной активности,
- инсульту.
При появлении первых симптомов необходимо обратиться к неврологу ЛКК “Сенситив”, для консультации и дальнейшего лечения.