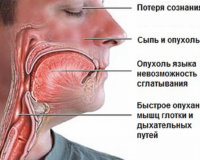
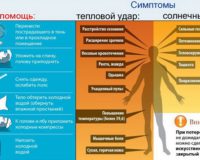
По данным статистики каждый год в России рождается 215 тысяч детей с врожденной патологией мозга, которая была вызвана дефицитом йода в период вынашивания. Если для детей дефицит йода опасен нарушениями физического и умственного развития, то для взрослых йододефицит чреват развитием различных тяжелых патологий.
Суточная потребность йода составляет 100-200 мкг. Это не так много, и, тем не менее, далеко не всегда можно получить необходимую дозу йода с обычной пищей.
Йододефицитные заболевания – это самые распространенные неинфекционные заболевания, 200 млн. человек на планете имеют увеличенную щитовидную железу (эндемический зоб). Отставание в умственном и физическом развитии из-за дефицита йода – это уже социально значимая проблема, а не только медицинская. Именно поэтому в 1990 году была принята Конвенция о правах ребенка, в которой особым пунктом была обозначена задача ликвидации йододефицитных заболеваний. На Всемирной ассамблее здравоохранения в Женеве в 1999 г. была принята резолюция ВОЗ по устранению дефицита йода, и с тех пор во всех развитых странах выпускается йодированная соль.
Профилактика и лечение йододефицитных заболеваний
Йодированная соль является на сегодняшний день базовым средством профилактики йододефицитных заболеваний. Но для детей, беременных и кормящих женщин требуется дозированный прием йода, поэтому врачи прописывают курсы препаратов йода (йодид 100, йодид 200 и др.).
Такая патология, как эутиреоидный йододефицитный зоб лечится приемом препаратов йода в комбинации с тиреоидными гормонами. Для детей и подростков лечение этого заболевания исключает гормоны, достаточно 100–200 мкг йода в сутки для нормализации размеров щитовидной железы за 3-6 месяцев.
Для контроля уровня йода в организме следует обратиться на прием к эндокринологу в Ейске в ЛКК «Сенситив».