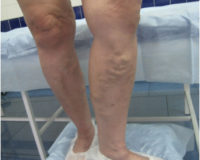
История варикозной болезни (как и целого ряда распространённых заболеваний, вроде остеохондроза и гипертонии) началась с того момента, когда наши далёкие предки перешли от передвижения на четырёх конечностях к прямохождению. За этот первый шаг к звёздам люди поплатились частью своего здоровья. И также долго идёт поиск методов лечения варикоза. Ещё римские легионеры в дальних походах бинтовали голени бинтами из собачьей кожи, что может служить, пожалуй, первым задокументированным примером компрессионной терапии.
Механизм болезненных проявлений при варикозе связан с высоким венозным давлением в конечности. Поэтому любое лечение направлено именно на устранение (временное или постоянное) этой самой венозной гипертензии.
Два метода лечения
Современные методы лечения можно разделить на два больших класса — консервативные и оперативные.
Консервативное лечение не вызывает обратного развития варикоза, а лишь тормозит его прогрессирование и более или менее устраняет болезненные проявления, поэтому в изолированном виде оно применяется на регулярной основе на протяжении всей жизни пациента.
Основным методом консервативного лечения является компрессионная терапия. Она способствует опорожнению вен, уменьшает их просвет и частично восстанавливает функцию клапанного аппарата, разрешает лимфостаз в конечности и в итоге уменьшает венозное давление. Под этим термином подразумевается эластическое бинтование или ношение компрессионного трикотажа. Современный компрессионный трикотаж является весьма эффективным и удобным средством лечения проявлений варикозной болезни. Конкретный тип изделия и его компрессионный класс, а так же режим ношения определяется исходя из характера поражения и степени проявлений венозной недостаточности конечности. Бинтование применяется при острых состояниях (обострение проявлений венозной недостаточности с воспалением кожи и подкожной клетчатки, острых тромбофлебитах, тромбозах глубоких вен и т. д.) или в случаях невозможности использовать трикотаж по различным причинам.
Медикаментозная терапия рассматривается как вспомогательный метод лечения. Она имеет два основных направления: собственно лечение венозной или лимфовенозной недостаточности (используются различные классы венотоников и лимфокинетиков) и профилактика тромботических осложнений (средства, уменьшающие свёртываемость и/или вязкость крови). Также могут применяться, обычно короткими курсами, и другие препараты в зависимости от текущей ситуации.
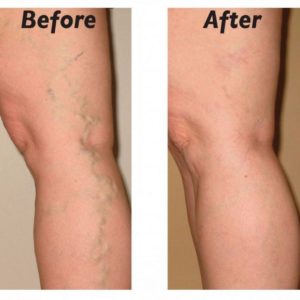
Оперативные методы лечения являются наиболее радикальными и в идеальном случае позволяют избавиться от симптомов варикозной болезни навсегда. Суть всех хирургических методов сводится к устранению патологических вертикальных сбросов крови по стволам магистральных подкожных вен и горизонтальных сбросов по перфорантным венам. Второстепенной задачей является решение косметических вопросов.
Хирургические методы
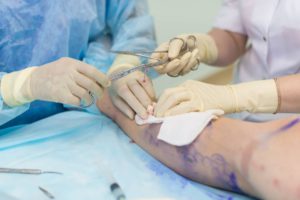
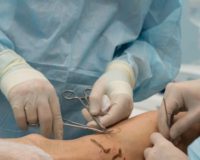
Рассматривать принципы оперативного лечения варикозной болезни лучше всего на примере классической комбинированной флебэктомии в бассейне большой подкожной вены, как наиболее часто встречающемся варианте поражения и хирургического лечения. Исторически было разработано множество вариантов операций при варикозной болезни (что было связано со значительной эволюцией взглядов на механизмы развития этого заболевания и совершенствованием хирургической техники и диагностики). Разработка методов активно шла в 1880-1900 годах и к 1910 году уже были сформулированы принципы флебэктомии, близкие к современным.
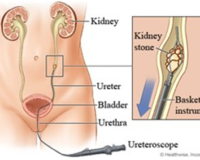
Первым этапом выполняется операция Троянова-Тренделенбурга. Из небольшого разреза по паховой складке обнажается устье ствола большой подкожной вены (самая длинная подкожная вена организма, которая начинается у основания большого пальца ноги) и все её притоки, которых в зоне соустья может быть от 2 до 8 (обычно 3-5). Притоки пересекаются и перевязываются (что является очень важным моментом, так как их функционирование после операции с высокой вероятностью приведёт к рецидиву варикоза в в/3 бедра в достаточно короткий срок — 2-5 лет после операции).
Затем ствол подкожной вены отсекается в 5 мм от места его впадения в бедренную вену и тщательно перевязывается. В этом месте находится остеальный клапан большой подкожной вены, с возникновения несостоятельности которого у большинства пациентов и начинается прогрессирование варикоза. Тем самым ликвидируется основной вертикальный сброс крови. Далее выполняется удаление ствола большой подкожной вены по методу Бебкока проволочным зондом со специальным цилиндрическим ножом или с помощью различных стрипперов, позволяющих продольно рассечь и/или ввернуть вену на всём её протяжении.
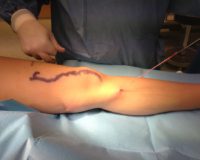
Поскольку варикозно трансформированный ствол зачастую бывает сильно извит, имеет множество вариксов — мешотчатых выпячиваний различной формы и размера — провести через него зонд на всю длину ствола удаётся довольно редко. Поэтому для доступа к стволу выполняется ещё как минимум два разреза: длиной 1,5-2,0 см чуть кпереди от внутренней лодыжки и ещё один несколько ниже или выше коленного сустава (его положение и размеры у разных пациентов могут довольно сильно различаться). Из этих же разрезов удаляются обычно дополнительные крупные притоки ствола (методика по Нарату). Кроме того из этих или небольших дополнительных разрезов пересекаются и перевязываются над фасцией маркированные перед операцией под ультразвуковым контролем несостоятельные перфорантные вены (методика по Коккету), что устраняет горизонтальные перфорантные сбросы крови.
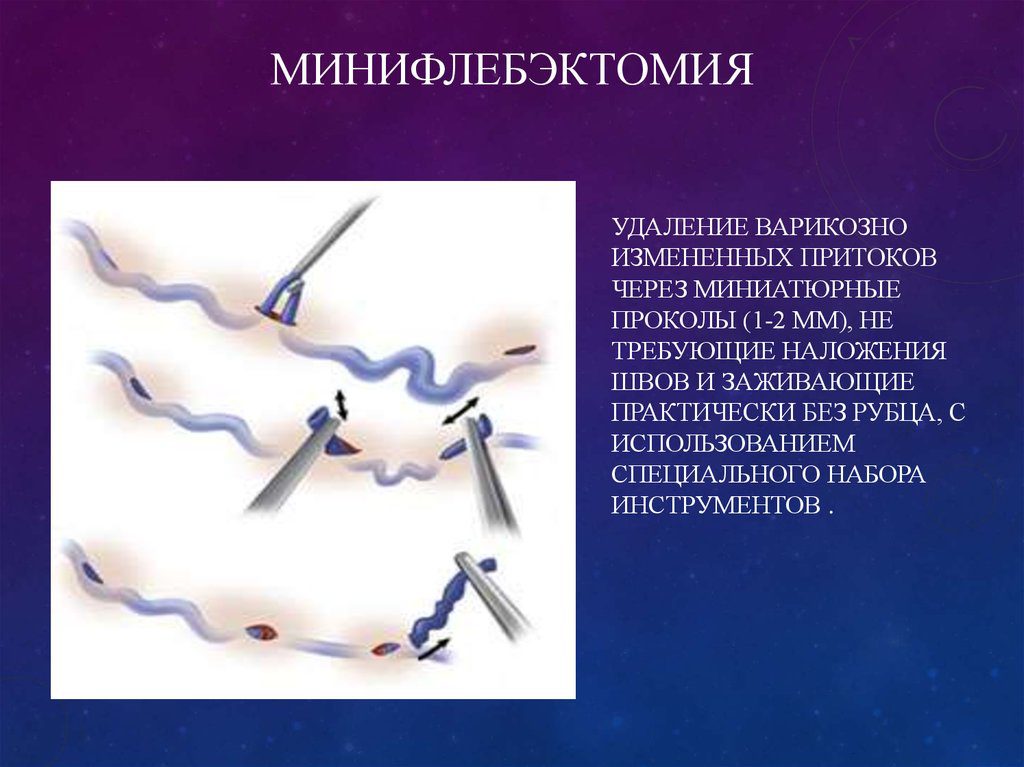
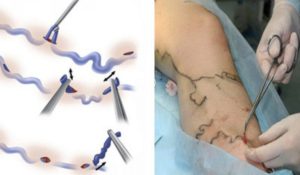
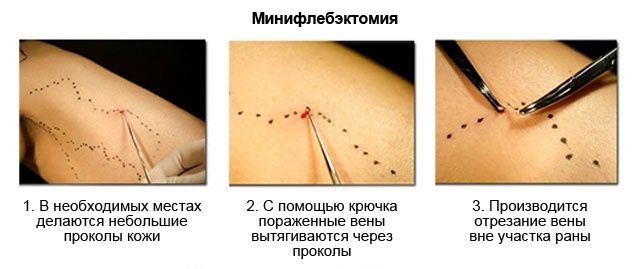
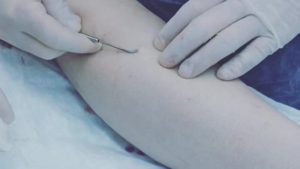
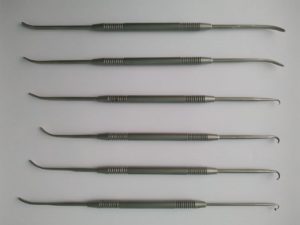
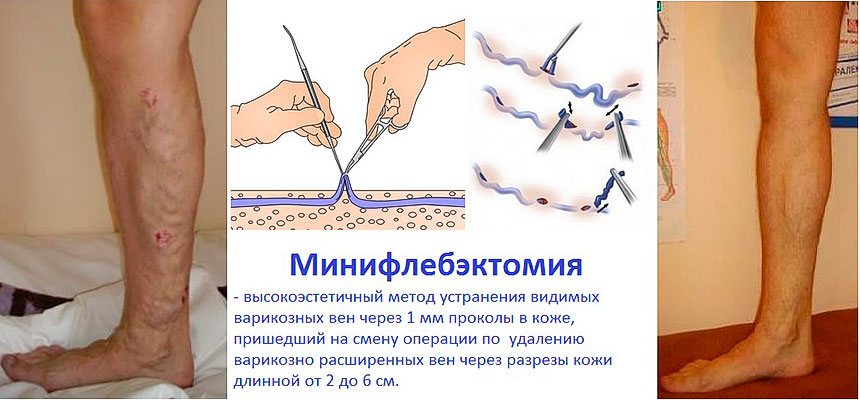
В особо тяжёлых и запущенных случаях (при наличии грубых трофических изменений кожи на голенях, обширных незаживающих язвах) доступ к перфорантным венам голени по Коккету может быть сильно затруднён или невозможен. В этом случае может быть выполнена подфасциальная перевязка вен глубоким длинным доступом по задне-внутренней или задней поверхности голени — операция Линтона или Фелдера. Неосновные стволы, не имеющие прямой связи с перфорантными венами или боковые притоки основных стволов ранее удалялись из отдельных разрезов по Нарату; однако в последние десятилетия предпочтение отдаётся минифлебэктомическим методикам, когда вены разрушаются и частично удаляются специальными маленькими крючками через отдельные проколы кожи размером 2-3 мм, которые в дальнейшем заживают бесследно. Могут применяться и некоторые другие методики, например чрезкожное прошивание вен по Клаппу (как правило, при наличии варикозного поражения вен стопы) и некоторые другие.
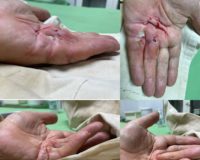
Таким образом современный вариант флебэктомии, имея максимально возможную эффективность из всех методов оперативного лечения, в то же время является и достаточно косметичным. У более, чем 90% пациентов для выполнения операции (благодаря предоперационной ультразвуковой разметке) достаточно 3-6 небольших разрезов, проводимых в соответствии с кожными складками и ходом волокон кожи (что обеспечивает хорошее заживление ран и малую заметность рубцов в дальнейшем) и нескольких точечных проколов.
Модификации флебэктомии
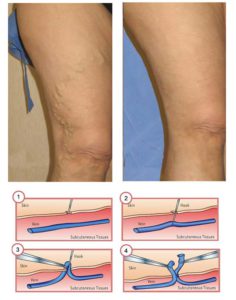
Прочие хирургические методики — эндовазальная лазерная коагуляция, эндовазальная радиочастотная абляция, пенная стволовая склеротерапия и некоторые другие — являются лишь модификациями флебэктомии, призванными повысить косметичность операции и уменьшить объём операционной травмы (а, соответственно, длительность послеоперационного лечения и реабилитации).
Сутью всех этих методик является отказ от удаления основных венозных стволов (а иногда и притоков). Вместо этого внутренней поверхности вены наносится термический, электротермический или химический ожог, после чего нога плотно забинтовывается (или одевается специальный трикотаж) на 2-5 дней. Обожжённые стенки плотно прижимаются друг к другу и проявляют тенденцию к слипанию, вследствие чего просвет вены должен зарубцеваться.
Однако надёжность таких методик оказывается существенно ниже традиционной оперативной техники. Так при правильно выполненной в должном объёме флебэктомии количество рецидивов в течение первых 10 лет (!) после операции находится на уровне 15%; при этом объём рецидива в большинстве случаев довольно незначительный, очень редко приводит к развитию выраженной венозной недостаточности и вызывает преимущественно косметический дефект (хотя иногда и весьма значительный при ретикулярном внутрикожном типе строения).
В то же время после эндовазальных вмешательств любых видов количество реканализаций даже основного ствола большой подкожной вены достигает 30% в первые 3 месяца (!). Для повышения надёжности и снижения риска рецидива появляется необходимость дополнять эндовазальную методику тем или иным объёмом открытого вмешательства (как правило, это перевязка притоков устья большой подкожной вены, некоторых перфорантных вен и истоков большой подкожной вены на стопе). Однако это в значительной степени нивелирует высокую косметичность подобных методик.
Ещё одним аспектом является экономический — стоимость лазерной и радиочастотной аппаратуры весьма высокая (например, хороший операционный лазер может стоить 100 и более тысяч евро), обслуживание и расходные материалы также весьма недёшевы, что существенно сказывается на итоговой стоимости операции.
Варикозная болезнь крайне многолика, определить возможные и наиболее оптимальные пути решения этой может только соответствующий специалист (сосудистый хирург или флеболог). Задачей же пациента является по возможности точное соблюдение рекомендаций. Это и будет залогом успешного лечения этой частой, но непростой патологии.