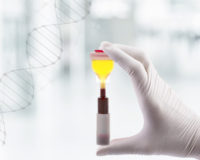
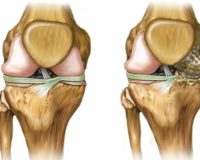
В клинике «Сенситив» в Ейске для лечения заболеваний применяются самые современные методики. Так, для лечения дегенеративно-дистрофических заболеваний и повреждений органов опорно-двигательного аппарата применяют современную методику — PRP-терапию по методике Ycellbio, которую осуществляют врачи ортопеды-травматологи. Вещество, за счет которого достигается терапевтический эффект — аутологичная обогащенная тромбоцитами плазма, которую получают с использованием специальных пробирок.
Как это работает?
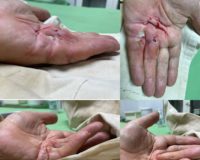
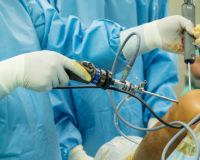
У пациента берут кровь в условиях процедурного кабинета клиники «Сенситив». Эту кровь помещают в специальную пробирку Ycellbio, которая позволяет разделить кровь на фракции, и выделить из 15 мл крови 1 -2 мл плазмы, обогащенной тромбоцитами. Этой дозы плазмы достаточно для проведения одной инъекции.
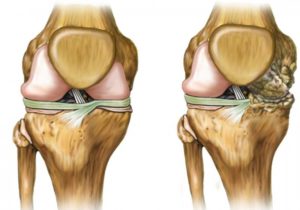
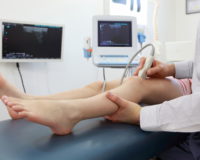
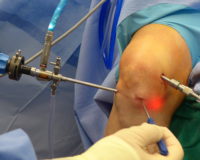
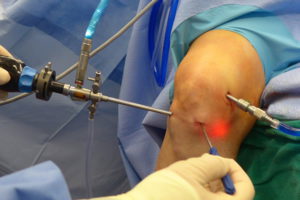
Далее эта, обогащенная тромбоцитами плазма вводится в область пораженного сустава. Плазма по своим свойствам способна запускать и активизировать процессы регенерации тканей: содержащиеся в веществе plateletrichplasma тромбоциты отвечают за свертываемость крови, активизацию регенеративных процессов за счет специальных белков – цитокинов. Эти вещества запускают в пораженной области процессы, в которых к повреждённому месту стягиваются собственные стволовые клетки, функция которых – заживить поврежденные ткани.
Показания к проведению PRP-терапии
PRP-терапия назначается врачом травматологом-ортопедом в следующих случаях:
- восстановление после растяжений и надрывов связок или мышц;
- хронические спортивные травмы;
- воспалительные и дегенеративные изменения в суставах;
- тендовагиниты;
- пяточная шпора;
- другие хронические патологии опорно-двигательного аппарата.
Существуют также и противопоказания, которые делятся на относительные и абсолютные. Последние делают проведение процедуры невозможной. К абсолютным противопоказаниям относятся:
- аутоиммунные заболевания (ревматоидный артрит);
- анемия;
- тромбоцитопения и тромбоцитопатии;
- непереносимость натрия цитрата (это вещество добавляют в кровь для того, чтобы она не сворачивалась в пробирке);
- иммунодефицит;
- сепсис.
Также врач отложить проведение процедуры, если у пациента диагностирована острая инфекция, высокая температура или пациент регулярно принимает препараты, влияющие на свертываемость крови (ацетилсалициловая кислота, варфарин и другие).
Если противопоказаний нет, то врач определит количество инъекций, необходимых для достижения терапевтического эффекта, и весь курс вы пройдете в процедурном кабинете клиники «Сенситив».