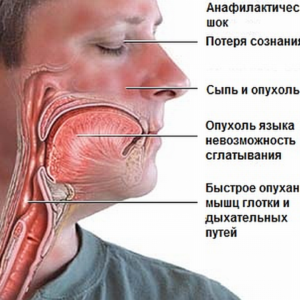
Анафилактический шок представляет собой аллергическую реакцию, развивающуюся стремительно на фоне попадания аллергена в организм. Существует несколько видов аллергических реакций, и анафилактический шок является самым опасным, потому что если вовремя не оказана медицинская помощь, человек может умереть. Поэтому важно знать методы оказания первой помощи при анафилактическом шоке до того, как приедет скорая помощь.
Симптомы и причины анафилактического шока
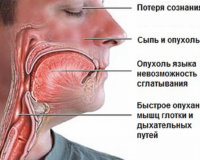
Основными симптомами анафилактического шока является проявление:
- Головокружения
- Общей слабости вплоть до потери сознания
- Сильной одышки
- Снижение артериального давления
- Тахикардия, аритмия
- Высыпания на коже
Такие симптомы могут возникнуть в результате употребления в пищу продуктов, в которых содержится аллерген. Например, шоколад, арахисовое масло, цитрусовые, кунжут, молочные продукты, какие-либо пищевые добавки. Также анафилактический шок может вызываться укусом пчел, ос и других насекомых, укусом животных. Есть целый ряд растений, способных вызвать такую реакцию организма. В то же время следует учитывать и целый спектр лекарственных препаратов, которые способны вызвать мгновенную острую реакцию отторжения иммунной системой. Например, это могут быть вакцины, сыворотки, антибиотики, гормоны, а также вещества, которые используются в контрастной рентгенографии.
Симптомы анафилактического шока у детей
Для детей анафилактический шок опасен тем, что все органы и системы еще не до конца развиты, иммунная система не стабилизирована, и имеются определенные анатомические и физиологические особенности, которые значительно ускоряют всю эту аллергическую реакцию. У детей аллергия может быть на любой, даже самый неожиданный продукт, растение, предмет. Чаще всего аллергическая реакция развивается на вакцину от какой-то болезни или на продукт питания. Симптомы проявления анафилактического шока у детей:
- страх, беспокойство,
- першение в горле,
- высыпания на коже,
- тахикардия,
- иногда боль в животе.
Скорость развития анафилактического шока у ребенка зависит от того, каким именно образом аллерген проник в организм. Если аллерген попал вместе с внутривенным введением препарата, то аллергическая реакция будет мгновенной, и счет идет на минуты. Если же это был пищевой аллерген, попал в организм с пищей, то анафилактический шок будет развиваться в течение нескольких часов. Здоровье и жизнь ребенка в такой ситуации зависит от скорости реакции взрослого, оказавшегося рядом.
Формы и диагностика анафилактического шока
Самая распространенная форма анафилактического шока называется типичной. Проявляется эта форма нарушением дыхания, сыпью, отеком слизистых. Гемодинамическая форма анафилактического шока проявляется нарушением работы сосудов и недостаточностью миокарда. Острая дыхательная недостаточность, спазм дыхательных путей, отеки легких, бронхов и гортани сопровождают асфиксическую форму, и она очень опасна, так как человек может умереть от асфиксии. Церебральная форма проявляется судорогами, головной болью, учащенным дыханием и возбуждением, эта форма встречается очень редко. И абдоминальная форма выражается в клинической картине, называемой «острый живот», с проявлениями кишечной колики, сильной боли в животе, поносе.
Диагностика анафилактического шока основывается на осмотре пациента и сборе анализа – заболевание стремительное, и просто нет времени на обследование. Сначала оказывается первая медицинская помощь, и только после этого врач назначает дополнительное обследование:
- общий анализ крови;
- общий анализ мочи;
- аллергологическое исследование;
- иммуноферментный анализ;
- рентген грудной клетки, ЭКГ.
Оказание первой помощи
В первую очередь следует исключить аллерген, если это возможно. Например, если анафилактический шок возник на фоне введения лекарственного препарата внутривенно, подкожно или внутримышечно, то накладывается жгут на конечность, и место укола обкалывается раствором адреналина, обложить льдом. Те же манипуляции проводят и в случае анафилактического шока, который наступил в результате укуса животных, насекомых.
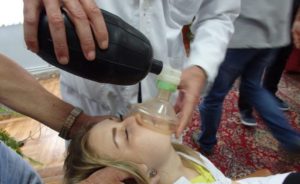
При возникновении проблем с дыханием требуется принять меры к его восстановлению. Для этого применяют воздуховод, а если случай совсем тяжелый, то проводят трахеотомию или интубацию трахеи.
Для облегчения состояния больного вводят глюкокортикоиды. Проводится инфузионная терапия и симптоматическое лечение. Обязательно вызывают скорую помощь в первые же минуты развития анафилактического шока, а после оказания первой помощи дальнейшее лечение проводят в стационаре.
Осложнения анафилактического шока:
- длительная гипотензия;
- боли в животе, общая слабость, заторможенность;
- боли в сердце;
- возникновение инфильтрата в месте укуса.
Развитие анафилактического шока зависит от возраста пациента, наличия хронических заболеваний и того, насколько оперативно оказана первая помощь.