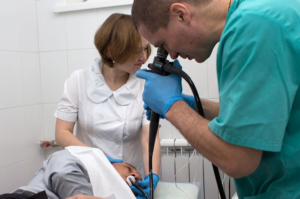
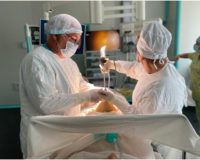
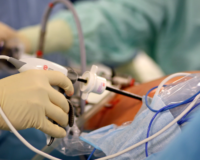
Диагностика очень многих заболеваний в Ейске проводится различными методами. Один из современных и щадящих методов — эндоскопия.
Эндоскоп (греч. éndon, внутри + scopéō, смотрю) — это медицинский аппарат, позволяющий проводить исследование внутренних органов, посредством доступа к ним изнутри. Вводятся они, как правило, через естественные пути (слуховые, носовые проходы, горло и т.д.) или через небольшие разрезы, при лапароскопии. Оснащены эндоскопы бывают гибкими трубками, фото и видеокамерами, осветительными приборами и манипуляторами для забора образцов или проведения хирургических операций.
Эндоскопия в Ейске проводится для диагностики целого ряда заболеваний органов и систем.
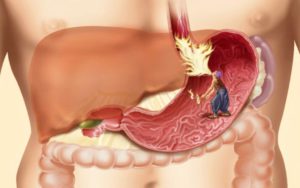
Гастроскопия
Гастроскопия (эзофагогастродуоденоскопия, ЭГДС) — диагностика в Ейске заболеваний пищевода, желудка, двенадцатиперстной кишки. Назначается при гастритах, эзофагитах, дуоденитах. Показанием к проведению этой процедуры может стать подозрение на кровотечение или опухоль в ЖКТ.
Как подготовиться к гастроскопии:
- Процедура проводится на голодный желудок.
- Не употребляйте алкоголь и не курите перед этим.
- Не пейте никаких напитков за 2 часа до начала.
- Самое главное — настрой! Не бойтесь, процедура безболезненна и проводится достаточно быстро.
Колоноскопия
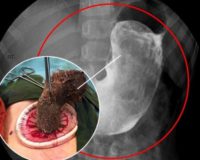
Колоноскопия или фиброколоноскопия — это диагностическое обследование всей толстой кишки. Проводится для установления точного диагноза при язвах, кровотечениях, новообразованиях, полипах, и даже при длительном запоре. Эта процедура позволяет не только детально рассмотреть все части толстой кишки, но и взять образцы для исследований и удалить небольшие образования, не прибегая к полостной операции.
Подготовка к процедуре предполагает:
- За несколько дней до колоноскопии необходимо перейти на лёгкую диету. Исключить жирное, жареное, острое и вызывающее повышенное газообразование. Употребляйте кисломолочные продукты, лёгкие супы и бульоны.
- Накануне необходимо очистить кишечник с помощью кружки Эсмарха. Выполняется очищение в несколько этапов, до состояния “Чистой воды”.
Цистоскопия
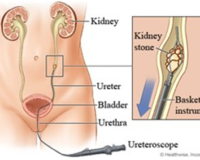
Цистоскопия — это вид эндоскопии в Ейске, который проводят с целью исследования мочевого пузыря изнутри. Показанием к этой процедуре являются: подозрение на опухоль, инородное тело, мочекаменную болезнь, травматические повреждения уретры и мочевого пузыря. Также цистоскопия позволяет точно определить источники кровотечения и воспаление в почках. За счёт того, что цистоскоп можно подвести прямо к отверстию мочеточника, и наблюдать нет ли гнойных выделений или крови из каждой почки, взять отделяемое на анализ и установить точный диагноз.
Подготовка к цистоскопии несложна.:
- Необходимо сдать анализы крови на свёртываемость, биохимию и общий.
- Провести гигиенические процедуры непосредственно перед процедурой.
Гистероскопия
Гистероскопия — процедура эндоскопического осмотра и лечения матки и цервикального канала. Назначается эта диагностика в Ейске при подозрении на миому матки, рак, эндометриоз, гиперплазию, полипы и др. Позволяет провести очень точный забор материала для анализа, удалить полип или небольшой узел.
Подготовка к гистероскопии включает в себя:
- Проведение анализов крови, в том числе на заболевания, передающиеся половым путём, общий анализ, биохимию.
- Понадобиться анализ отделяемого из влагалища и цервикального канала, исследование микрофлоры слизистой.
- Лёгкая диета. Чтобы процессы, проходящие в кишечнике, не мешали процедуре.
Эндоскопия в Ейске проводится опытными врачами на современном оборудовании. В клинике “Сенситив” вы сможете пройти все необходимые подготовительные обследования и сдать анализы для проведения диагностики в Ейске методом эндоскопии.