Немного о недостаточности йода. По оценкам экспертов , в настоящее время, около одной четверти всего населения земного шара в той или иной степени страдает от дефицита йода. Это около 1,6 млрд. жителей. Из них у 655 млн. имеется зоб и у 26 млн. – задержка умственного развития, причем 6 млн. – кретины , которые не способны обслуживать себя. Заболевание связанное с дефицитом йода- наиболее частая причина умственной отсталости у детей. Конечно, в первую очередь, это относится к жителям высокогорных районов , болотистых местностей, обширных континентальных равнин, расположенных далеко от океанов. И для жителей приморских районов эта проблема неактуальна. Тем не менее, заболевания щитовидной железы все же встречаются довольно часто. Рассмотрим их по порядку.
Аутоиммунные заболевания
Этот термин означает «атакующий себя». Что это значит ? Для борьбы с бактериями и вирусами , проникающими извне , организм создал собственную армию из лимфоцитов, которые распознают и уничтожают антиген сами или с помощью антител. Аналогичным образом осуществляется защита и против собственных клеток, которые изменили свои нормальные генетические характеристики (например, клетки опухолей). При возникновении аутоиммунных нарушений организм по непонятным причинам перестает отличать собственные нормальные ткани от чужеродных. Он начинает вырабатывать антитела , которые атакуют собственные органы. Такова причина возникновения двух, широко распространенных, заболеваний щитовидной железы:
— диффузного токсического зоба ( болезнь Базедова, Грейвса)
— аутоиммунного тиреоидита ( болезнь Хашимото )
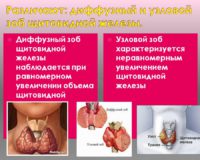
При ДТЗ ( диффузном токсическом зобе) продуцируются патологические антитела, по строению близкие к тиреотропному гормону гипофиза, которые вызывают неконтролируемую стимуляцию клеток щитовидной железы, заставляя их вырабатывать огромное количество тиреоидных гормонов, вызывая тиреотоксикоз.
Лечение на первых этапах заключается в назначении тиреостатиков (например, тирозол), которые блокирует выработку гормонов на уровне клетки. Эти препараты не устраняют причину возникновения ДТЗ. При длительном применении развиваются побочные эффекты (гепатотоксичность, изменения со стороны крови, аллергические реакции). Обычно, при хорошей переносимости, такое лечение проводится до ½ — 1 года, поскольку возможно спонтанное выздоровление. Как по непонятным причинам появились антитела, так и исчезают. Далее предлагается либо операция, либо терапия радиоактивным йодом.
При АИТ ( аутоиммунный тиреоидит) , в отличии от ДТЗ , вырабатываются антитела разрушающие клетки щитовидной железы , что в конечном итоге приводит к гипотиреозу. Разрушенные клетки замещаются рубцовой фиброзной тканью, или образуются кисты. Лечение состоит в назначении заместительной терапии гормонами щитовидной железы. На фоне АИТ , очень часто отмечается появление узлов в щитовидной железе, иногда злокачественных. Наблюдается сдавление трахеи, затруднение дыхания, першение в горле, изменение голоса. Все это приводит пациентов на операционный стол.
Следует сказать, что зачастую, эти два заболевания существуют одновременно, при этом происходит чередование проявлений гипо- и гипертиреоза.
Воспалительные заболевания
Подострый тиреоидит Де Кервена
Предполагают , что причиной его является вирусная инфекция. Начало заболевания напоминает грипп. Затем увеличивается и становится болезненной щитовидная железа. Лечится аспирином, в тяжелых случаях стероидными гормонами. Продолжительность заболевания до 6 недель, очень редко до 6 мес.
Послеродовый тиреоидит
Развивается у матери, после рождения ребенка, может привести к легкому гипо- , либо гипертиреозу. Еще недавно эти симптомы рассматривали как послеродовую депрессию. Но исследования показали , что примерно у 10 % родильниц развиваются нарушения функции щитовидной железы. Могут быть назначены тиреостатики или тиреоидные гормоны. Продолжительность заболевания небольшая.
Острый гнойный тиреоидит
Развитие гнойного воспаления вызывается бактериальной инфекцией. Обычно встречается у детей. Лечение состоит в назначении антибиотиков, при образовании абсцесса- вскрытие и дренирование.
Фиброзный тиреоидит ( Риделя)
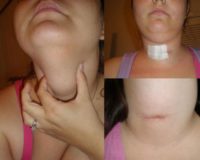
Редкая форма тиреоидита. Причина неизвестна. Нормальная ткань железы замещается фиброзной и она становится чрезвычайно плотной ( иногда называют «железный зоб»). Больные ощущают постоянное сдавление горла, нарушение дыхания. Необходимо проведение биопсии (для исключения рака) и операции , заключающейся в удалении отделов впереди трахеи, для устранения сдавления.
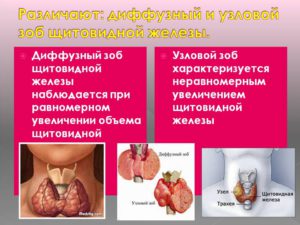
Узловой зоб
Около 80 % узлов состоят и обычных клеток эпителия щитовидной железы, которые по каким-то причинам растут не упорядоченно, а образуя конгломераты. К 80 годам примерно 70% женщин имеют узловой зоб. Около 5 % узлов имеют злокачественную природу, а из всех больных раком щитовидной железы – 95% могут быть полностью излечены при своевременном обращении к врачу.